Home » Gynäkomastie vs. Fett: So erkennen Sie den Unterschied zwischen Drüsengewebe und Brustfett
Gynäkomastie ist eine übermäßige Entwicklung von Brustgewebe bei Männern, die in verschiedenen Entwicklungsstadien während der Pubertät und im Erwachsenenalter auftreten kann. Variationen im Brustgewebegehalt werden häufig bei Männern mit unterschiedlicher Körperform, Alter und physiologischem Status beobachtet; daher gelten nicht alle Brustvergrößerungen als medizinische Erkrankungen. Trotz der unterschiedlichen Definitionen des Erscheinungsbilds von Gynäkomastie vs. Brustfett wird eine leichte Vergrößerung des Brustbereichs im Allgemeinen als lokalisierter Fettüberschuss unter dem Warzenhof beschrieben, der kein erkennbares Brustparenchym aufweist. Da die Behandlung und Beurteilung solcher Erkrankungen unterschiedlich sein können, ist die Unterscheidung zwischen Brustfett und Gynäkomastie sowohl für die Diagnose als auch für die Nachsorge wichtig.
Es wurde berichtet, dass nur etwa 30 % der Männer mit vergrößertem Brustvolumen medizinische Hilfe suchen. Obwohl die Prävalenz von Gynäkomastie im Vergleich zu Brustfett je nach Definition und verwendeter Methode variiert, scheint der Unterschied zwischen Gynäkomastie und Fett darin zu liegen, dass Brustfett häufiger auftritt als Gynäkomastie. Gynäkomastie wurde bei 9 % aller Testosteronkonsumenten festgestellt. Eine andere Studie ergab, dass sich etwas weniger als 4 von 1000 Männern einer Gynäkomastieoperation unterzogen. Die körperlichen Merkmale von Gynäkomastie und Brustfettleibigkeit haben negative physische und psychologische Konnotationen, die im Wesentlichen die Lebensqualität eines Mannes verschlechtern. Es wurde gezeigt, dass die Messung von Gynäkomastie und Brustfettleibigkeit die Messung der psychologischen Determinanten von Glaubwürdigkeit und Unfähigkeit beinhaltete. Es ist wichtig, die Quelle der Feminisierung der vorderen Brustwand zu identifizieren, da dies helfen könnte, Symptome einer schlechten psychischen Gesundheit zu erkennen.

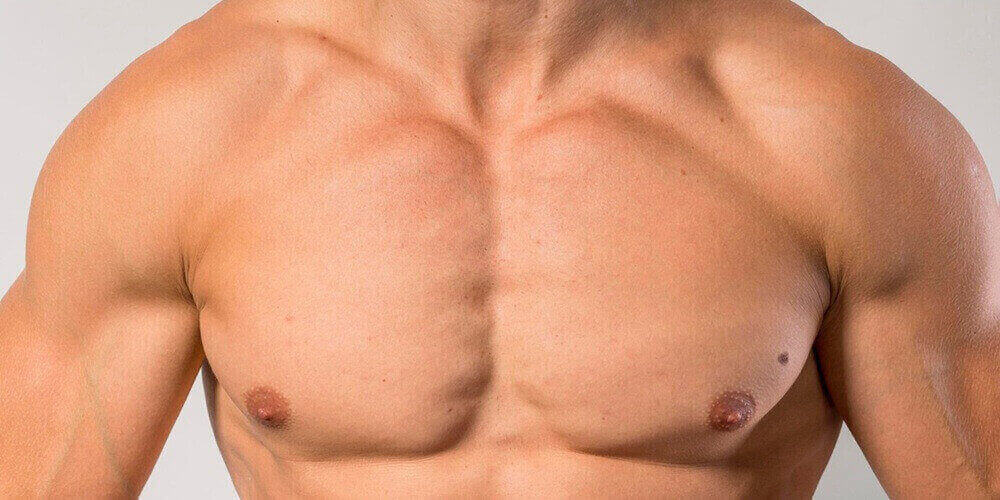
Einer der Schlüssel zur Unterscheidung zwischen Gynäkomastie und Brustfett ist das Verständnis der Unterschiede zwischen beiden. Drüsengewebe bei Gynäkomastie zeichnet sich durch seine Textur aus, die den Eigenschaften von normalem Brustgewebe sehr ähnelt. Es wird als körnig beschrieben und ist viel fester als Fettgewebe und kann nicht leicht verformt werden. Drüsengewebe ist auch definierter und hat eine vertikalere Anordnung als der Unterschied zwischen Gynäkomastie und Fett. Es wächst direkt unter oder innerhalb des normalen Brustgewebes und ist durch die typische subkutane Fettschicht von der Dermis getrennt.
Brustfett weist eine körnige Textur auf und kann durch seine homogene, pastenartige Konsistenz einfach von Gynäkomastie unterschieden werden. Unterscheidungsmerkmale von drüsenartigem Gynäkomastie gewebe und Brustfett sollten auch bei der klinischen Bewertung hilfreich sein. Dies kann auch bei der Selbstdiagnose helfen. Einige Faktoren, die bei Gynäkomastie zu einer Schwellung der Drüse führen können, sind hormonelle Schwankungen, sowohl vorübergehende als auch dauerhafte. Brustfett ist oft das Ergebnis eines schnellen oder allmählichen Gewichtsverlusts; da der Körper keine Fettzellen mehr um Bauch und Oberschenkel herum speichern kann, beginnt er, sie um die Brust herum wachsen zu lassen. Dies kann durch Fitness und Diät in den Griff bekommen werden, wobei die Achselhöhle letztlich unberührt bleibt. Das Verständnis der Besonderheiten und des Ursprungs jeder dieser Erkrankungen ist daher für die Identifizierung der Erkrankung von Bedeutung. Aus medizinischer Sicht ist es wichtig, den Unterschied zwischen Gynäkomastie und Brustfett zu kennen, um das Problem bei Männern effektiv anzugehen; Patienten mit dieser Art von Problem benötigen eine genaue Behandlung, die ihrer Diagnose entspricht.
Der Unterschied zwischen Gynäkomastie und Fett ist klinisch relevant, da die Behandlungsmethode davon beeinflusst wird. Die Behandlung erfolgt mittels Hormontherapie mit Tamoxifen, Raloxifen oder der Verabreichung des Aromatasehemmers im Fall von physiologischer und nicht-physiologischer Gynäkomastie oder einer Mastektomie mit/oder ohne Fettabsaugung im letzteren Fall. Insbesondere bei geschwollenen Brustwarzen sollte eine direkte Exzision des Warzenhofs bevorzugt werden. Eine Therapie mit Gonadotropin-Releasing-Hormon-Agonisten/-Antagonisten kann zur Individualisierung der Hormontherapie für einige spezifische psychogen bedingte Fälle in Betracht gezogen werden, einschließlich solcher mit Pseudo-Gynäkomastie. Aus psychologischer Sicht hat Gynäkomastie einen wichtigen Einfluss auf die Zufriedenheit und das psychosoziale Funktionieren von Jugendlichen. Daher ist für jeden jugendlichen Patienten eine psychologische Beratung von entscheidender Bedeutung, um eine angemessene Diagnose zu stellen, insbesondere bei Vorliegen assoziierter psychiatrischer Störungen.
Eine klinische Behandlung ist ideal für vorübergehende oder kürzlich aufgetretene Fälle von 6 bis 24 Monaten. Wenn der Fall nach 6 oder 12 Monaten stabil ist und die Hormonwerte nahezu normal sind, ist eine medizinische Therapie eine Option. Wenn der Fall als Gynäkomastie eingestuft wird und chronisch, rezidivierend oder schwerwiegend ist, wird ein chirurgischer Eingriff empfohlen. Eine lang bestehende Gynäkomastie kann absinken, was zu Hautüberschuss führt. Aus diesem Grund ist die Wahl zwischen einer vollständigen Mastektomie und einer subkutanen Mastektomie hinsichtlich der Hautqualität. Die subkutane Mastektomie wird als effektivere Methode zur Entfernung allen möglichen Fettgewebes bevorzugt, wobei auch ein maßgeschneiderter Ansatz vorgeschlagen werden kann, der von der Hautelastizität und den Erwartungen des Patienten beeinflusst wird. Eine Fettabsaugung sollte immer mit einer vollständigen oder einfachen Mastektomie oder einer direkten Exzision kombiniert werden. Zu den Komplikationen einer unbehandelten Gynäkomastie zählen Entzündungsempfindlichkeit und Brustkrebs aufgrund der hohen proliferativen Aktivität von Testosteron/Östrogen im Brustgewebe, vor allem durch eine erhöhte Population von α-Östrogenrezeptoren.
Hello!