Home » Хирургические методы лечения ожирения
Ожирение — самая уязвимая проблема нашей эпохи. От нее страдает множество людей. Тем не менее, существует множество видов лечения этого заболевания. Медикаментозного лечения для снижения веса, как правило, недостаточно. Хирургия стала основным методом лечения морбидного ожирения. Для этого за последние 60 лет были использованы некоторые хирургические методики. Желудочное шунтирование Roux-en-Y, рукавная гастрэктомия, регулируемый желудочный бандаж и билиопанкреатическая диверсия — наиболее часто выполняемые в настоящее время хирургические процедуры.
Все эти процедуры могут быть выполнены лапароскопически. Снижение потребления пищи и раннее насыщение из-за уменьшения объема желудка в результате операции и ухудшения всасывания из-за шунтирования приводят к значительному снижению веса. В этой статье мы рассмотрим эти методы лечения. Прежде всего, мы приведем информацию об ожирении. Затем мы рассмотрим, какие хирургические методы лечения ожирения существуют и что они собой представляют.
Смертность от ожирения в последние годы приобрела характер эпидемии. Кроме того, оно занимает второе место в списке предотвратимых заболеваний, вызывающих смертность, после курения. В таблице 1 вы можете увидеть, как меняются люди, страдающие ожирением в последнее десятилетие.
Таблица 1: Изменение заболеваемости ожирением в последнее десятилетие
| Year | Obezite Rate (%) |
| 2010 | %12.0 |
| 2011 | %12.2 |
| 2012 | %12.4 |
| 2013 | %12.6 |
| 2014 | %12.8 |
| 2015 | %13.1 |
| 2016 | %13.3 |
| 2017 | %13.5 |
| 2018 | %13.7 |
| 2019 | %13.9 |
| 2020 | %14.1 |
| 2021 | %14.3 |
Если взглянуть на таблицу 1, то можно легко заметить рост числа случаев ожирения. Множество причин — от неправильного питания до малоподвижного образа жизни — играют роль в развитии ожирения. Как же рассчитать степень ожирения?
Как рассчитать степень ожирения? Ответ на этот вопрос довольно прост. Ниже вы можете увидеть расчет ожирения. Вы можете легко применить эту формулу самостоятельно.
Таблица 2 Расчет степени ожирения
| BMI (kg/m²) | Classification of Obesity |
| < 18.5 | Thing |
| 18.5-24.9 | Normal |
| 25.0-29.9 | High weight |
| 30.0-34.9 | 1. degree Obesity |
| 35.0-39.9 | 2. degree Obesity |
| ≥ 40.0 | 3. degree Obesity |
Например, если вес человека составляет 85 кг, а рост — 1,75 м, расчет ожирения приведен ниже;
ИМТ = вес (кг) / рост в квадрате (м²) ИМТ = 85 / (1,75 x 1,75) = 27,8
Согласно этому расчету, он/она находится в категории с высоким весом.
Ожирение — это не только физическое заболевание, от него также возникают многие психологические болезни. Поэтому борьба с ожирением очень важна. Несмотря на то что снижение веса достигается нехирургическими методами, 66 % пациентов вновь становятся тучными в течение короткого периода в 24 месяца. Соблюдение пациентом диеты во время медикаментозного лечения может сформировать мнение о том, как он будет соблюдать ее после хирургического вмешательства. Хирургическое вмешательство вышло на первый план в лечении морбидного ожирения, поскольку оно приводит к ранней смертности из-за сопутствующих заболеваний и приобрело характер эпидемии.
Хирургическое лечение морбидного ожирения называется бариатрической хирургией. Бариатрическая хирургия обеспечивает долгосрочное постоянное снижение веса, предотвращает многие сопутствующие заболевания и повышает выживаемость за счет снижения метаболических последствий ожирения. Устойчивое снижение веса достигается только с помощью бариатрической хирургии. Бариатрическая хирургия обеспечивает снижение избыточного веса более чем на 50 %.
Хирургическое лечение является частью бариатрической программы с долгосрочным наблюдением и оценкой. В лечении морбидного ожирения хирургия является основой мультидисциплинарного подхода. Результаты хирургического лечения лучше у пациентов с хорошей мотивацией, образованных пациентов, которые участвуют в мультидисциплинарных оценках, и у пациентов, у которых медикаментозное лечение не дало результатов. Злоупотребление психоактивными веществами является абсолютным противопоказанием к операции. Требования к бариатрической хирургии были изложены в консенсусных решениях Национального института здоровья США (NIH) в 1991 году.
Ограничительный (ограничительный)
Нарушитель поглощения
Сочетание ограничительного и мальабсорбтивного действия
Механизмы действия бариатрических хирургических процедур являются результатом сложного взаимодействия мальабсорбции и резекции желудка, а также гормональных и нервных сигналов, влияющих на чувство голода и насыщения. В метаанализе Buchwald et al. сообщили о показателях улучшения диабета при бариатрической хирургии как 56,7%, 79,7%, 80,3% и 95,1% при использовании регулируемого желудочного бандажа (AGB), желудочного шунтирования по Ру (RYGB) и билио-панкреатического диверсионно-дуоденального переключения (BPD). -ДС), соответственно. Полная ремиссия диабета наблюдалась у 78% больных. Липидный профиль улучшается у 70% пациентов после бариатрической операции. Общий холестерин, ЛПНП и триглицериды снизились, в то время как существенных изменений ЛПВП не наблюдалось. Смертность при бариатрических операциях равна таковой при небольших внутрибрюшных операциях, таких как лапароскопическая холецистэктомия (0,3-0,6%).
Бариатрическая хирургия берет свое начало в 1950-х годах, когда для лечения тяжелых синдромов гиперлипидемии проводились операции по уменьшению абсорбции. Все бариатрические хирургические процедуры в основном выполняются лапароскопически. Наиболее часто выполняемыми бариатрическими хирургическими процедурами являются RYGB, SG и AGB.
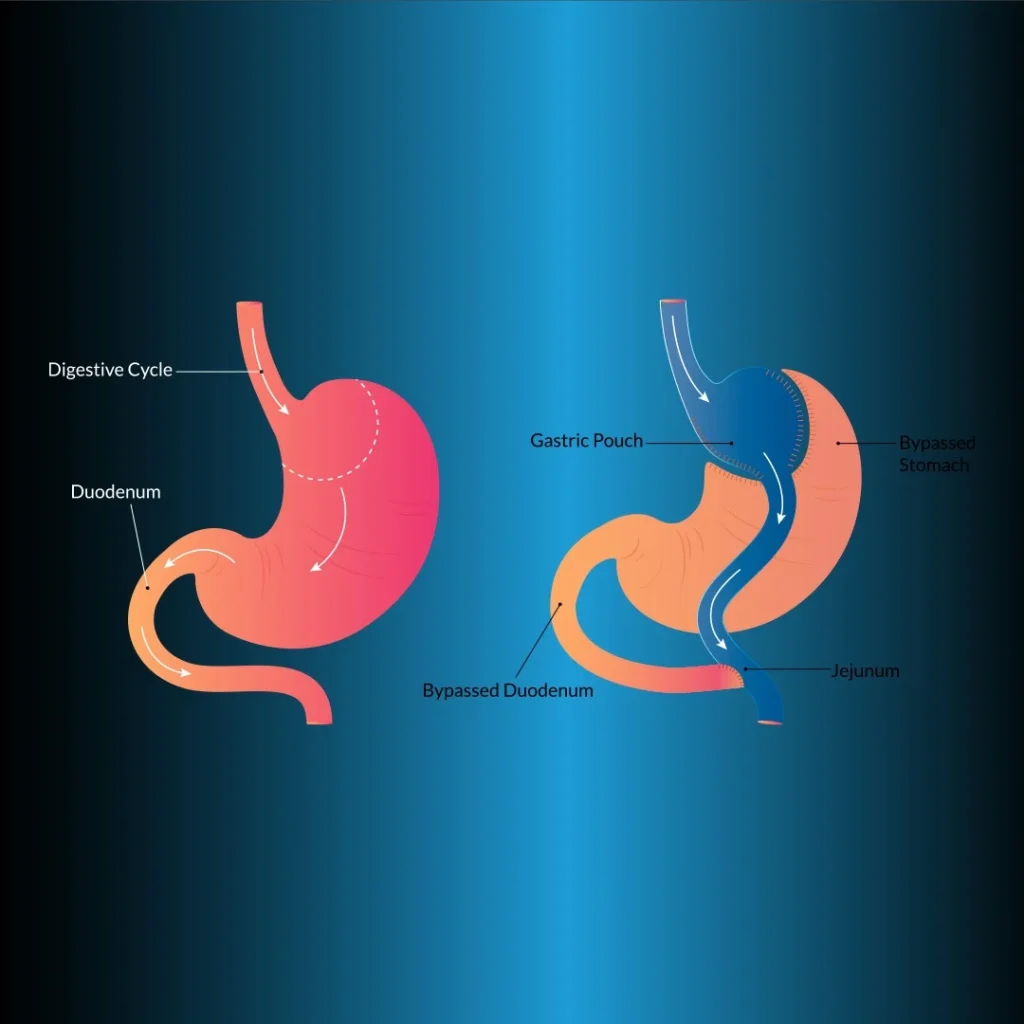
Лапароскопическое желудочное шунтирование по Roux-en-Y (LRYGB)
Это наиболее часто применяемый объемно-ограничительный (рестриктивный) метод. LRYGB считается золотым стандартом в хирургическом лечении морбидного ожирения, поскольку обеспечивает длительную стойкую потерю веса и имеет приемлемые показатели заболеваемости и смертности. Метод желудочного шунтирования в бариатрической хирургии был впервые предложен Эдвардом Э. Мейсоном. При этом методе уменьшается 90 % объема желудка и достигается мальабсорбция в обход двенадцатиперстной кишки.
Основная процедура при этом методе заключается в создании желудочного мешка небольшого объема (<20 мл), полностью отделенного от желудка проксимально (рис. 1). Для гастроеюностомии ножка Ру может быть подтянута к передней части толстой кишки и желудка, к передней части толстой кишки и задней части желудка или к задней части толстой кишки и желудка. Для гастроеюностомии можно использовать трансоральный циркулярный степлер, линейный степлер, ручное сшивание или трансгастральный циркулярный степлер. Длина билиопанкреатической ножки составляет 50 см дистальнее связки Трейца, а длина ножки Ру — 100-150 см.
Желудок рассекается линейным степлером (длина 60 мм, толщина 3,8 мм) на 3-5 см дистальнее пищеводно-желудочного перехода перпендикулярно малой кривизне, затем формируется кисет путем завершения процесса рассечения по направлению к углу ощущения. Послеоперационная поддержка жидкостью и адекватное выведение мочи очень важны. Послеоперационное наблюдение на 3-й неделе, 3-м месяце, 6-м месяце и 1-м году должно быть сосредоточено на результатах и дефиците питания.
В течение 1 года после операции эти пациенты теряют 60-80% избыточного веса. Соответственно, сопутствующие заболевания также значительно улучшаются. Летальность составляет <1%, а заболеваемость — 15%. В послеоперационном периоде возможны такие осложнения, как подтекание (1-2%), стеноз (1-19%), непроходимость тонкой кишки, внутренняя грыжа (7%), краевая язва (3-15%). Поскольку это может привести к некрозу длинных сегментов, при возникновении кишечной непроходимости требуется срочное хирургическое вмешательство. РТГБ более эффективна, чем ЛАГБ, особенно при лечении СД 2 типа и симптомов рецидивирующей гастро-эзофагеальной болезни (ГЭРБ).
Рукавная гастрэктомия (РГ) впервые была введена в качестве рестриктивного компонента операции ДС. У пациентов с избыточным ожирением, которым ДС рискованна, достаточная потеря веса достигается в раннем периоде только с помощью СГ. Этот метод получил практическое применение в качестве метода снижения риска у пациентов с высоким риском, которые не могут переносить длительные процедуры. Лапароскопическая рукавная гастрэктомия (ЛСГ) стала безопасной и эффективной первичной бариатрической хирургической процедурой, пользующейся большой популярностью у хирургов и пациентов и все более часто применяемой. На долю ЛСГ приходится 5 % всех бариатрических хирургических процедур, и число пациентов быстро растет.
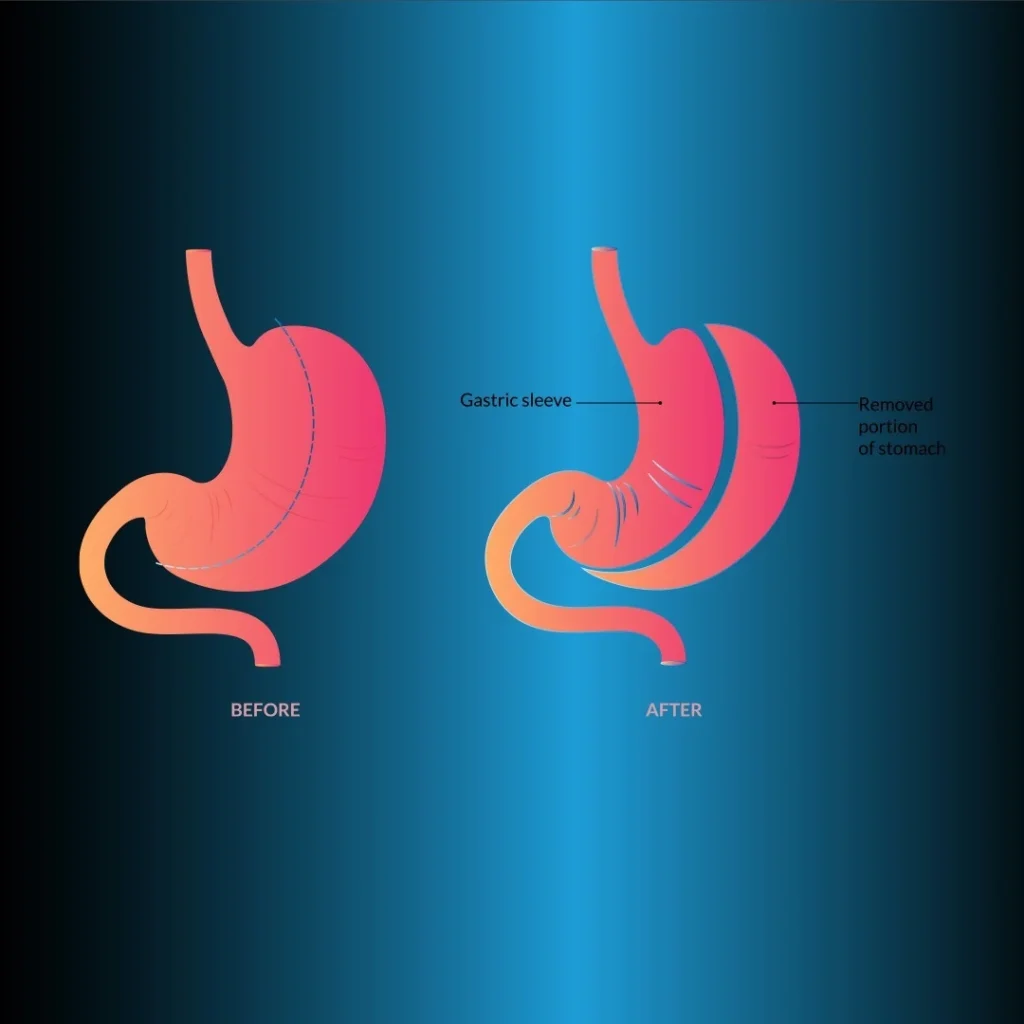
Рукавная гастрэктомия
При этом методе создается узкий трубчатый желудок (рис. 2). После освобождения большей кривизны на 2-3 см проксимальнее пилоруса до угла Егора выполняется резекция желудка. Используются тканевые скрепки толщиной 4,5 мм в антруме и 3,8 мм в остальных отделах желудка. Для того чтобы оставить большой фундус-паузу, заднее рассечение должно быть выполнено очень хорошо, чтобы сенсорный угол был виден.
При плохой боковой тракции желудка может образоваться спиралевидная линия резекции. Чтобы снизить риск утечки, перед тем как выпустить последний степлер, необходимо просмотреть 1 см серозной оболочки желудка по левому краю картриджа степлера. После резекции подтекание и кровотечение по линии сшивания проверяется с помощью эндоскопа.
Сальник подшивается к линии швов, чтобы создать потенциальный барьер на случай возможной утечки. С помощью подшивания сальника или гастроколического жира рукавная трубка фиксируется, и предотвращается перегиб желудка через incisura angularis. Считается, что ЛСГ оказывает похудательный эффект за счет рестрикции, снижения уровня грелина и повышения уровня гормонов PYY и GLP-1 при быстром прохождении пищи в дистальный отдел. Применение ЛСГ предпочтительно при сверхожирении и у пациентов с ИМТ <50 кг/м2, желающих использовать этот метод. При системном обследовании 2500 пациентов (средний ИМТ: 51,2 кг/м2), у которых применялся этот метод, средняя потеря избыточного веса составила 55 %, частота осложнений — 8 %, а смертность — 0,19 %.
Несмотря на то, что ремиссия диабета при СМЖ составила 66,2%, 15% пациентов может потребоваться новое бариатрическое вмешательство (22,23). В настоящее время СЖК стала часто предпочитаемым методом лечения морбидного ожирения как самостоятельно, так и в сочетании с другими методами. Самым важным осложнением является негерметичность (2%), которая часто наблюдается в районе угла Его. Причинами утечки являются расположение последней линии степлера близко к пищеводу, стеноз углового разреза и перегиб трубчатого желудка. ГЭРБ встречается у 26% пациентов после ЛСГ. В случае рефрактерной ГЭРБ необходимо выполнить ревизионную операцию.
С 2001 года LAGB одобрена Управлением по контролю за продуктами и лекарствами США. Этот метод позволяет добиться снижения веса за счет уменьшения потребления пищи благодаря полностью ограничительному эффекту. Проксимальный резервуар диаметром 25-30 см создается путем обертывания надувной силиконовой ленты вокруг желудка на 3 см ниже пищеводно-желудочного перехода. На другом конце ленты находится порт, расположенный под кожей (рис. 3). Калибр желудочного отверстия можно изменять путем наполнения и опорожнения силиконовой ленты сывороткой под флюороскопическим контролем. Вначале лента устанавливается в полностью сдутом состоянии. Поскольку выпадение и эрозия ленты встречаются реже, техника pars flaccida стала стандартной.
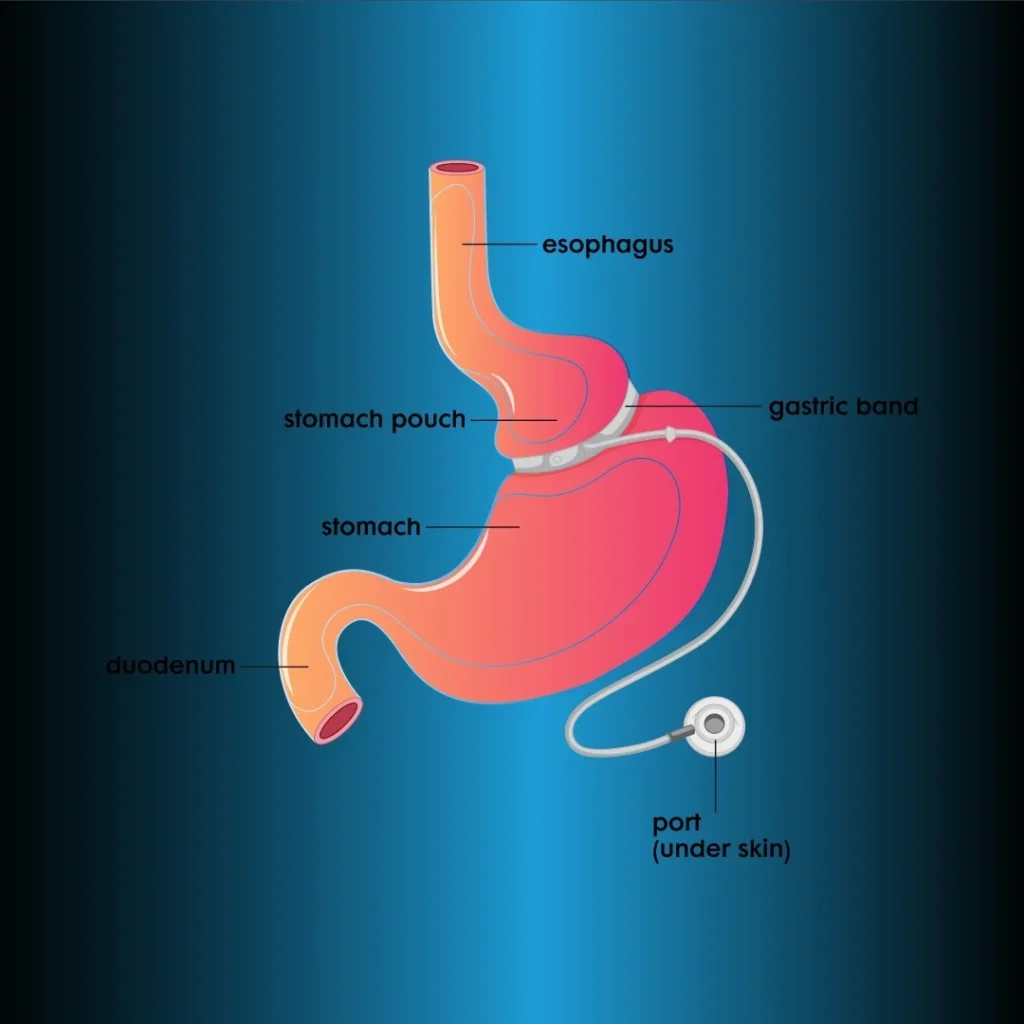
Лапароскопический регулируемый желудочный бандаж (LAGB)
Поскольку метод LAGB требует частого наблюдения, его следует применять пациентам, живущим в близлежащих районах с удобным доступом к больнице. После операции пациентам рекомендуются только поливитамины. Регулировка ленты так же важна, как и операция. При этом методе идеальной считается потеря 0,5 кг в неделю. Пациенты теряют 58-60 % лишнего веса через 7-8 лет после операции. Осложнения и смертность меньше по сравнению с мальабсорбирующими методиками. Возможны пролапс (3%), соскальзывание (<3%), эрозия ленты (1-2%), осложнения со стороны порта и трубки (5%). Несмотря на то, что высокий процент повторных операций является самым важным недостатком, эта методика по-прежнему популярна в США.
Процедуру билиопанкреатического отведения и дуоденального переключения (BPD-DS) часто называют операцией дуоденального переключения (DS). Эта методика является модификацией оригинальной билиопанкреатической диверсии, описанной Скапинаро (28) в 1979 году. Три основных компонента этой методики — формирование рукава желудка с сохранением пилоруса, дистальный илеоилеальный анастомоз и проксимальный дуоденоилеальный анастомоз. Как и при RYGB, при этом методе формируются три кишечные ножки. Пища проходит через одну ножку (ножка Ру), пищеварительные жидкости (желчь) — через одну ножку (билиопанкреатическая ножка), а пища и пищеварительные жидкости — через общую ножку.
При операции BPD-DS малая кривизна желудка удаляется, а пилорус сохраняется, в то время как при оригинальной операции Скапинаро. Также пилорус удаляется при дистальной резекции желудка. В обеих методиках желудочный мешок составляет 250 мл, а мальабсорбция создается путем реконструкции дистального отдела кишечника по Ру-ен-И.
Основная ножка подготавливается на 50-100 см, алиментарная ножка — на 250 см, а билиопанкреатическая ножка соединяется на 100 см проксимальнее илеоцекального клапана. Так как пилорус при методе BPD-DS защищен, такие осложнения, как окружность, сброс и краевая язва, встречаются реже. В то же время этот метод можно выполнять поэтапно, чтобы уменьшить количество осложнений. Если при использовании LSG не удается достичь достаточной потери веса, BPD выполняется через 6-12 месяцев. Контроль уровня глюкозы с помощью операции BPD-DS лучше, чем медикаментозное лечение у пациентов с тяжелым ожирением и диабетом 2 типа.
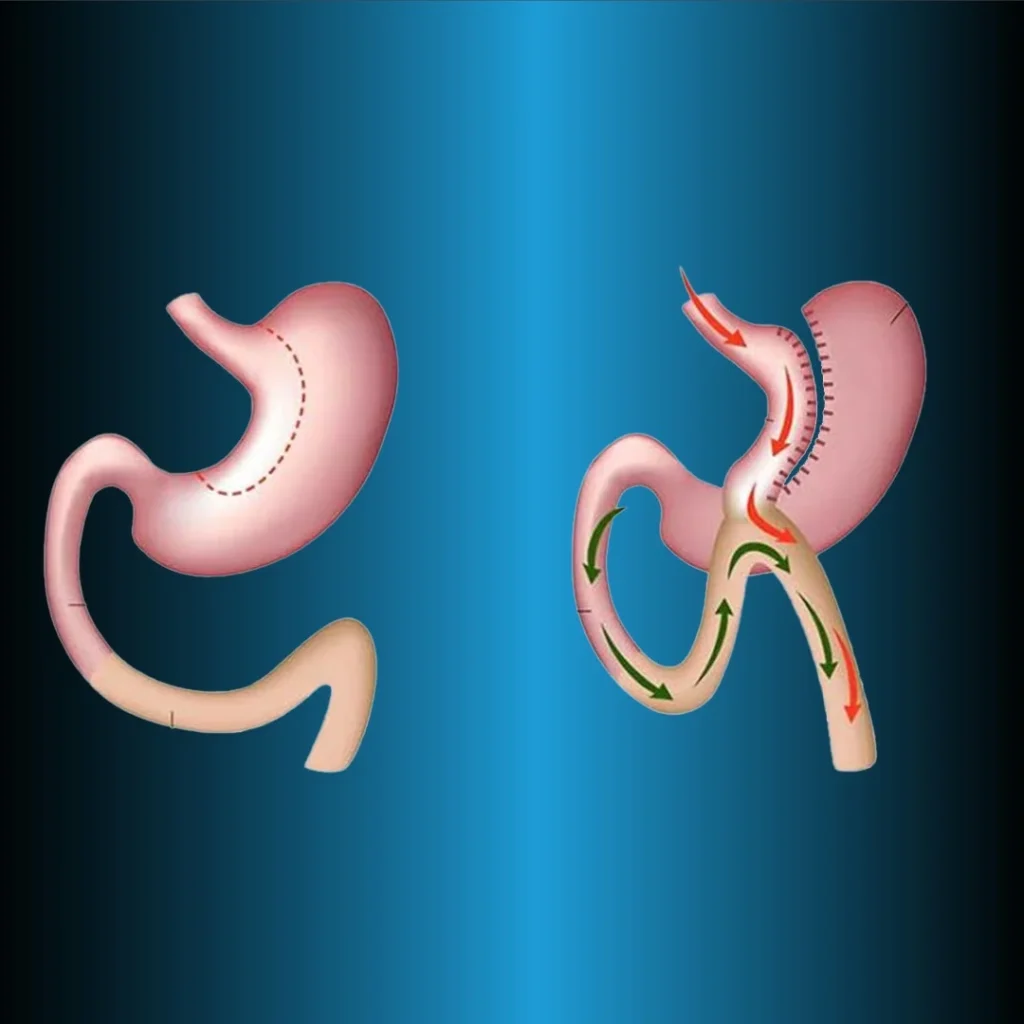
Билиопанкреатический дивертикул и дуоденальное переключение (BPD-DS)
Несмотря на то, что методика хорошо описана и позволяет добиться эффективного снижения веса, процедура BPD-DS выполняется нечасто. Хотя СГ обеспечивает раннее снижение веса, за долгосрочную потерю веса отвечает нарушение всасывания жира. В то же время снижение уровня грелина и повышение уровня пептида-YY также увеличивают потерю веса при BPD-DS. Таким образом, гормональные изменения, а также механические изменения могут быть ответственны за потерю веса при этой методике.
Операционная смертность составляет около 1%. Послеоперационные осложнения аналогичны RYGB. В послеоперационном периоде пациенты нуждаются в высоких дозах витаминов и минеральных добавок. Улучшение сопутствующих заболеваний после BPD-DS является отличным. 92 % диабетиков и 90 % пациентов с апноэ сна полностью выздоравливают, а 80 % астматиков снижают дозу лекарств.
Когда BPD-DS сравнивали с RYGB у пациентов с супертучностью, показатели улучшения BPD-DS были в пользу диабета II типа (100% и 60%), гипертонии (68,0% и 38,6%) и дислипидемии (72,0% и 26,3%), в то время как улучшение ГЭРБ было выше при RYGB (76,9% и 48,57%). Прием витаминов для профилактики послеоперационного недоедания требует тщательного наблюдения.
Этот метод может быть рекомендован пациентам с избыточной массой тела, тем, кто не может выполнять физические упражнения и соблюдать диету после ограничительных методов, а также тем, кто нуждается в повторной операции после неудачных предыдущих методов. Этот метод не следует применять к тем, кто не может находиться под тщательным наблюдением, чей доход не позволяет поддерживать витаминизированное питание, а также к тем, кто ранее испытывал дефицит кальция, железа, витаминов и минералов. Кроме того, вертикальная полосовая гастропластика (VBG), лапароскопическое мини-желудочное шунтирование (LMGB) и лапароскопическая пластика большой кривизны (LBKP) являются менее распространенными методами в хирургии морбидного ожирения.
Бариатрическая хирургия считается наиболее эффективным методом долгосрочного снижения веса у пациентов с морбидным ожирением. Бариатрическая хирургия обеспечивает улучшение метаболических нарушений, таких как диабет 2 типа, дислипидемия и гипертония. Эти благоприятные эффекты происходят в результате эндокринных изменений, а также снижения веса. В результате у пациентов снижается смертность. Все эти благоприятные эффекты могут быть усилены тщательным отбором пациентов. В настоящее время четыре основные бариатрические процедуры (LRYGB, LSG, LAGB и BPD-DS) выполняются безопасно и эффективно, экономически выгодно и минимально инвазивно. Для получения дополнительной информации о бариатрической хирургии в Турции вы можете связаться с Zaren Health.