Obezitatea este cea mai vulnerabilă problemă din era noastră. Și mulți oameni suferă de asta. Cu toate acestea, există multe tipuri de tratament pentru această boală. Tratamentul medical pentru pierderea în greutate este în general insuficient. Chirurgia a devenit principalul tratament pentru obezitatea morbidă. În acest scop, în ultimii 60 de ani au fost folosite unele tehnici chirurgicale. Bypass-ul gastric Roux-en-Y, gastrectomia cu mânecă, banda gastrică reglabilă și derivația biliopancreatică sunt cele mai frecvent efectuate proceduri chirurgicale curente.
Toate aceste proceduri pot fi efectuate laparoscopic. Aportul redus de alimente și sațietatea precoce din cauza scăderii volumului stomacului prin intervenție chirurgicală și absorbția afectată din cauza bypass-ului duc la o pierdere semnificativă în greutate. În acest articol, explorăm aceste tratamente. În primul rând, oferim informații despre obezitate. După aceea, examinăm ce tehnici chirurgicale pentru obezitate sunt disponibile și care sunt acestea.
Ce este Obezitatea?
Mortalitatea obezității a devenit o problemă epidemică în ultimii ani. De asemenea, este pe locul al doilea ca boli prevenibile cauzate de mortalitate după fumat. În tabelul 1, puteți vedea schimbarea persoanelor care au obezitate în ultimul deceniu.
Masa 1: Chancing Obezity Recent Deceniu
| An | Rata de obezit (%) |
| 2010 | %12.0 |
| 2011 | %12.2 |
| 2012 | %12.4 |
| 2013 | %12.6 |
| 2014 | %12.8 |
| 2015 | %13.1 |
| 2016 | %13.3 |
| 2017 | %13.5 |
| 2018 | %13.7 |
| 2019 | %13.9 |
| 2020 | %14.1 |
| 2021 | %14.3 |
Când ne uităm la tabelul 1, putem observa cu ușurință o creștere a obezității. De la obiceiurile alimentare proaste la stilul de viață sedentar, multe motive joacă un rol în obezitate. Deci, cum se calculează obezitatea?
Calcularea obezității
Cum se calculează obezitatea? Răspunsul la această întrebare este destul de ușor. Mai jos, puteți vedea calcularea obezității. Puteți aplica cu ușurință această formulă singur.,
Masa 2 Calcularea obezității
| IMC (kg/m²) | Clasificarea obezității |
| < 18,5 | Lucru |
| 18.5-24.9 | Normal |
| 25.0-29.9 | Greutate mare |
| 30.0-34.9 | 1. grad Obezitate |
| 35.0-39.9 | 2. gradul Obezitate |
| ≥ 40,0 | 3. gradul Obezitate |
De exemplu, dacă cineva are 85 kg greutate și 1,75 mt lungime, calculul obezității este mai jos;
IMC = greutate (kg) / înălțime pătrat (m²) IMC = 85 / (1,75 x 1,75) = 27,8
Conform acestui calcul, el/ea se află în categoria ponderii mari.
Efectul metabolic al obezității
Datorită creșterii IMC, unele boli definite ca „Sindroame metabolice” sunt frecvente. În acest caz, riscul cardiovascular crește de trei ori. În funcție de efectul metabolic al obezității, apar multe boli. De exemplu, aceste boli sunt mai jos, respectiv;
- Osteoartrita
- Diabet de tip 1
- Boala de reflux gastro-esofagian (GORD)
- Sindromul de hipoventilație centrală congenital (CCHS)
- Hipertensiune
- Kolelitiazis
- Unele tipuri de cancer
- Cefalee de tip migrenă
- Risc de mortalitate crescut
Also, %90 of patients can have Non-alcoholic fatty liver disease (NAFLD) and steatohepatitis is in %25 of them. With weight loss, many patients recover. In addition, the life expectancy of men patients aged 21, having morbid obesity, is lower than 12 years normal person. In women, this time is nine years.
Opțiuni de tratament chirurgical în obezitatea morbidă
Obezitatea nu este doar o boală fizică, ci și multe boli psihice. Prin urmare, lupta împotriva obezității este importantă. Deși scăderea în greutate se realizează prin metode nechirurgicale, 66% dintre pacienți devin din nou obezi într-o perioadă scurtă de 24 de luni. Respectarea dietei de către pacient în timpul tratamentului medical poate forma o opinie despre complianța pacientului după tratamentul chirurgical. Opțiunea chirurgicală a ajuns în prim-plan în tratamentul obezității morbide, deoarece provoacă decese precoce din cauza comorbidităților și a devenit epidemie.
Tratamentul chirurgical al obezității morbide se numește chirurgie bariatrică. Chirurgie bariatrica asigură pierderea în greutate permanentă pe termen lung, previne multe comorbidități și crește supraviețuirea prin reducerea efectelor metabolice ale obezității. Pierderea durabilă în greutate se realizează numai prin chirurgia bariatrică. Chirurgia bariatrică asigură o reducere cu peste 50% a excesului de greutate.
Tratamentul chirurgical este o parte a unui program bariatric cu urmărire și evaluări pe termen lung. În tratamentul obezității morbide, chirurgia este un pilon al abordării multidisciplinare. Rezultatele tratamentului chirurgical sunt mai bune la pacienții cu o bună motivație, la pacienții educați care participă la evaluări multidisciplinare și la pacienții la care tratamentul medical a eșuat. Abuzul de substanțe este o contraindicație certă pentru intervenție chirurgicală. Cerințele pentru chirurgia bariatrică au fost stabilite în deciziile de consens ale Institutului Național de Sănătate din SUA (NIH) în 1991.
Cele mai frecvente proceduri chirurgicale bariatrice
restrictiv (restrictiv)
- Bandă gastrică reglabilă laparoscopică (LAGB)
- Gastrectomie cu mânecă (SG)
- Gastroplastie cu bandă verticală (VBG)
Perturbator de absorbție
- Deviația biliopancreatică (BPD)
- Bypass jejunoileal (JIB)
Combinație restrictivă și malabsorbtivă
- Bypass gastric Roux-en-Y (RYGB)
- Comutator duodenal (DS) cu BPD
Mecanismele de acțiune ale procedurilor chirurgicale bariatrice sunt rezultatul interacțiunilor complexe de malabsorbție și rezecție gastrică, precum și ale semnalelor hormonale și neuronale care afectează foamea și sațietatea. Într-o meta-analiză, Buchwald et al. au raportat ratele de ameliorare a diabetului zaharat cu chirurgie bariatrică ca 56,7%, 79,7%, 80,3% și 95,1% pentru banda gastrică reglabilă (AGB), bypass gastric Roux-en-Y (RYGB) și comutator bilio-pancreatic-duodenal (BPD). -DS), respectiv. Remisiunea completă a diabetului a fost observată la 78% de pacienți. Profilul lipidic se îmbunătățește la 70% de pacienți după intervenția chirurgicală bariatrică. Colesterolul total, LDL și trigliceridele au scăzut, în timp ce nu a fost raportată nicio modificare semnificativă a HDL. Ratele de mortalitate în procedurile de chirurgie bariatrică sunt egale cu cele ale operațiilor minore intra-abdominale, cum ar fi colecistectomia laparoscopică (0,3-0,6%).
Chirurgia bariatrică datează din anii 1950 când se efectuau operații de reducere a absorbției pentru tratamentul sindroamelor hiperlipidemie severe. Toate procedurile chirurgicale bariatrice sunt în mare parte efectuate laparoscopic. Cele mai frecvent efectuate proceduri chirurgicale bariatrice sunt RYGB, SG și AGB.
Bypass gastric laparoscopic Roux-en-Y (LRYGB)
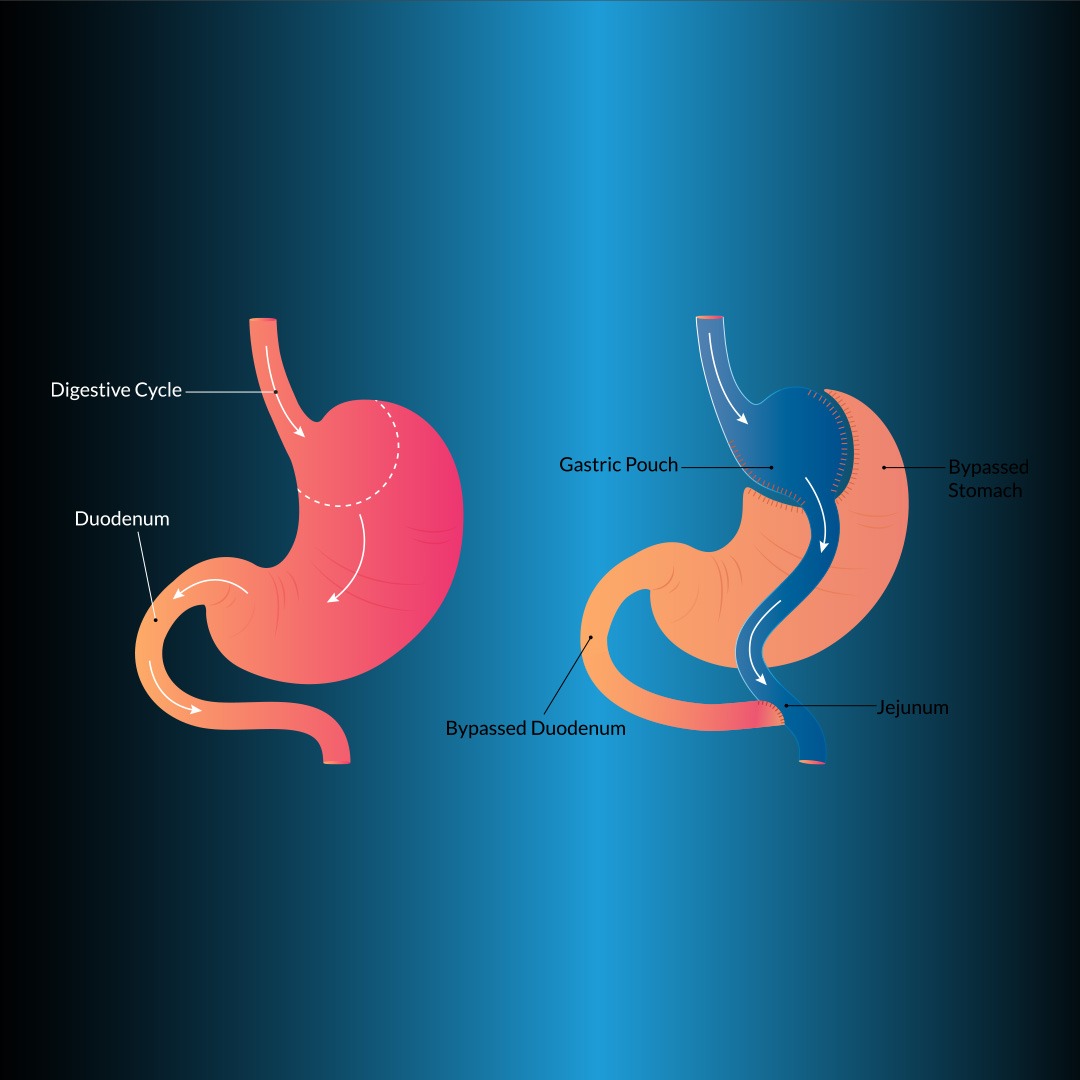
Este cea mai frecvent aplicată metodă de restricționare a volumului (restrictivă). LRYGB este considerat a fi standardul de aur în tratamentul chirurgical al obezității morbide, deoarece asigură pierderea în greutate permanentă pe termen lung și are o morbiditate și mortalitate acceptabile. Metoda bypass-ului gastric în chirurgia bariatrică a fost introdusă pentru prima dată de Edward E. Mason. În această metodă, 90% din volumul stomacului este redus și malabsorbția se realizează prin ocolirea duodenului.
Procedura principală în această tehnică este de a crea o pungă gastrică de volum mic (<20 ml) complet separată de stomac proximal (Figura 1). Pentru gastrojejunostomie, piciorul Roux poate fi tras în sus anterior de colon și stomac, anterior de colon și posterior de stomac sau posterior de colon și stomac. Pentru gastrojejunostomie pot fi utilizate tehnici de capsator circular transoral, capsator liniar, sutura manuală sau capsator circular transgastric. Lungimea piciorului biliopancreatic este de 50 cm distal de ligamentul lui Treitz, iar lungimea piciorului lui Roux este de 100-150 cm.
Cum se efectuează?
Stomacul se taie cu un capsator liniar (60 mm lungime si 3,8 mm grosime) la 3-5 cm distal de jonctiunea esofagogastrica perpendicular pe curbura mica si apoi se formeaza punga prin finalizarea procesului de taiere spre unghiul de senzatie. Suportul lichidian postoperator și debitul adecvat de urină sunt foarte importante. Urmărirea postoperatorie în săptămâna a 3-a, luna a 3-a, luna a 6-a și anul 1 ar trebui să se concentreze pe rezultate și deficiența nutrițională.
Acești pacienți pierd 60-80% din excesul de greutate în decurs de 1 an de la operație. În consecință, bolile comorbide sunt, de asemenea, îmbunătățite semnificativ. Mortalitatea este <1% iar morbiditatea este 15%. Pot apărea complicații postoperatorii, cum ar fi scurgerea (1-2%), stenoza (1-19%), obstrucția intestinului subțire-hernie internă (7%) și un ulcer marginal (3-15%). Deoarece poate duce la necroză segmentară lungă, este necesară o intervenție chirurgicală urgentă atunci când se ia în considerare o obstrucție intestinală. RTGB este mai eficient decât LAGB, în special în gestionarea simptomelor DZ de tip 2 și a bolii recurente gastro-esofagiene (GERD).
Mânecă Gastrectomie (Gastrectomie verticală)
Gastrectomia cu mânecă (SG) a fost introdusă pentru prima dată ca componentă restrictivă a chirurgiei SD. La pacienții care sunt super obezi și la care DS este riscantă, se obține o scădere în greutate suficientă în perioada incipientă doar cu SG. Această metodă a intrat în aplicare practică ca metodă de reducere a riscului la pacienții cu risc ridicat care nu pot tolera procedurile pe termen lung. Gastrectomia laparoscopică cu sleeve (LSG) a devenit o procedură chirurgicală bariatrică primară sigură și eficientă, cu o mare popularitate pentru chirurgi și pacienți și cu o frecvență tot mai mare de aplicare. LSG reprezintă 5% din toate procedurile chirurgicale bariatrice și numărul de pacienți crește rapid.
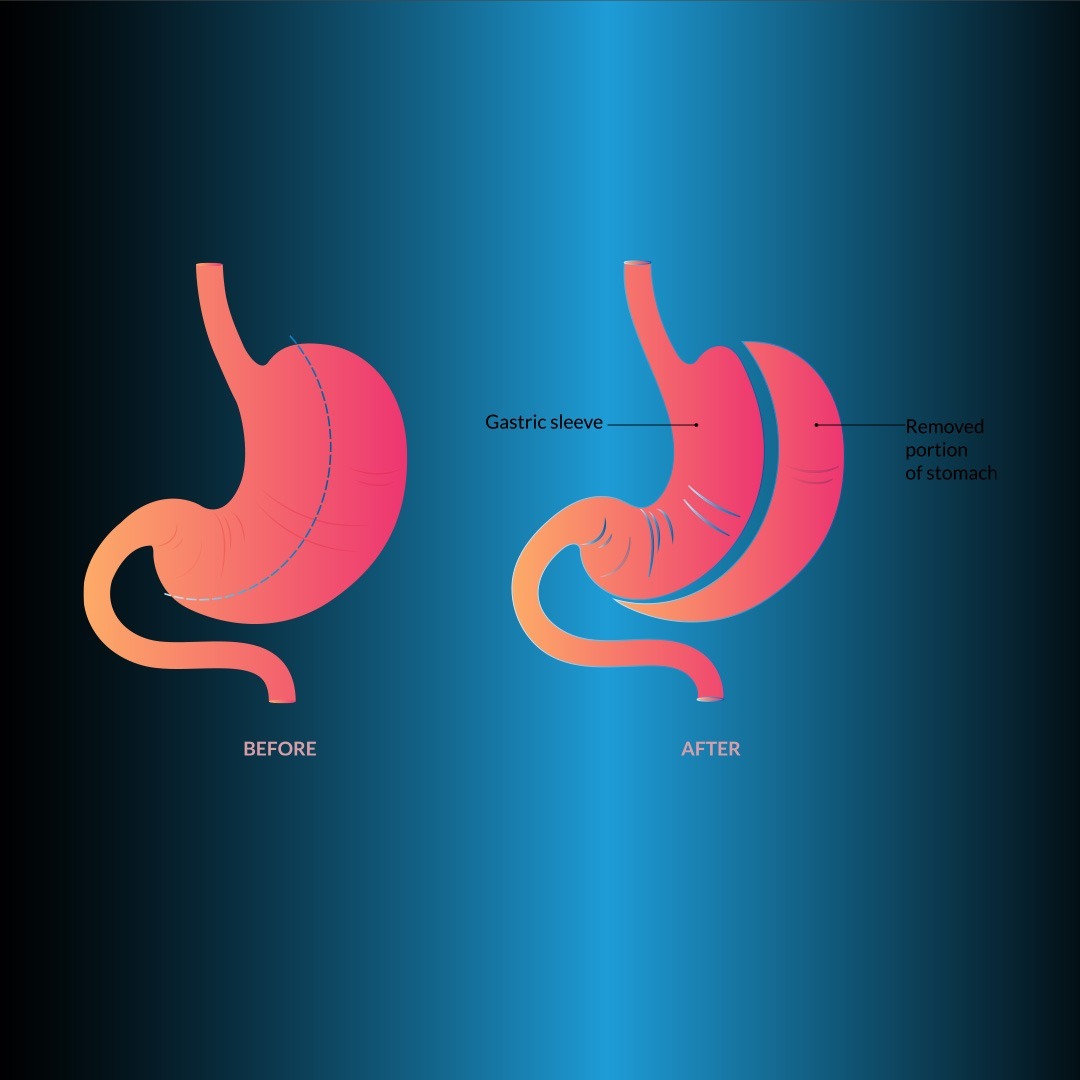
Cu această metodă, se creează un stomac tubular îngust (Figura 2). După ce curbura mare este eliberată la 2-3 cm proximal de pilor până la unghiul His, se efectuează rezecția gastrică. Se folosesc capse de țesut de 4,5 mm (grosime) în antru și 3,8 mm (medii) în celelalte părți gastrice. Pentru a lăsa o pungă mare de fund, disecția posterioară trebuie făcută foarte bine, astfel încât unghiul senzorial să fie vizibil.
Dacă tracțiunea laterală a stomacului nu este bună, se poate forma o linie de rezecție în formă de spirală. Pentru a reduce riscul de scurgere, 1 cm de seroasă gastrică trebuie văzută pe marginea stângă a cartuşului cu capsator înainte de a trage ultimul capsator. După rezecție, scurgerile și sângerarea în linia de capsare sunt verificate cu un endoscop.
Cum se efectuează?
Omentum este suturat la linia de sutură pentru a crea o barieră potențială în cazul unei posibile scurgeri. Prin suturarea omentului sau a grăsimii gastrocolice, tubul manșonului este fixat, iar îndoirea stomacului prin incisura angularis este împiedicată. Se crede că LSG are un efect de slăbire prin faptul că este restrictiv, scăderea grelinei și creșterea hormonilor PYY și GLP-1 odată cu trecerea rapidă a alimentelor spre distal. LSG este preferat la super obezi și la pacienții cu IMC <50 kg/m2 care doresc această metodă. La examinarea sistemică a 2500 de pacienți (IMC mediu: 51,2 kg/m2) la care a fost aplicată această metodă, scăderea medie în exces a fost de 55%, rata complicațiilor a fost de 8%, iar rata mortalității a fost de 0,19%.
În timp ce remisiunea diabetului zaharat a fost raportată a fi 66,2% în LSG, 15% dintre pacienți ar putea necesita o nouă intervenție bariatrică (22,23). LSG a devenit o metodă frecvent preferată, singură sau în combinație cu alte metode în tratamentul obezității morbide. Cea mai importantă complicație este scurgerea (2%), care se observă frecvent în apropierea unghiului His. Cauzele scurgerii includ plasarea ultimei linii de capsare în apropierea esofagului, stenoza unghiulară a incisurilor și îndoirea stomacului tubular. BRGE apare la 26% de pacienți după LSG. În cazul BRGE refractară trebuie efectuată intervenția chirurgicală de revizuire.
Bandă gastrică ajustabilă laparoscopică (LAGB)
Aprobarea FDA a LAGB din SUA este disponibilă din 2001. Această metodă realizează pierderea în greutate prin reducerea aportului de alimente cu efectul său complet restrictiv. Un rezervor de 25-30 cm este creat proximal prin înfășurarea unei benzi gonflabile de silicon în jurul stomacului la 3 cm sub joncțiunea esofagogastrică. La celălalt capăt al benzii este un port plasat sub piele (Figura 3). Calibrul deschiderii gastrice poate fi modificat prin umplerea și golirea benzii de silicon cu ser sub ghidaj fluoroscopic. Banda este plasată inițial complet dezumflată. Deoarece prolapsul benzii și eroziunea sunt mai puțin frecvente, tehnica pars flaccida a devenit standardizată.
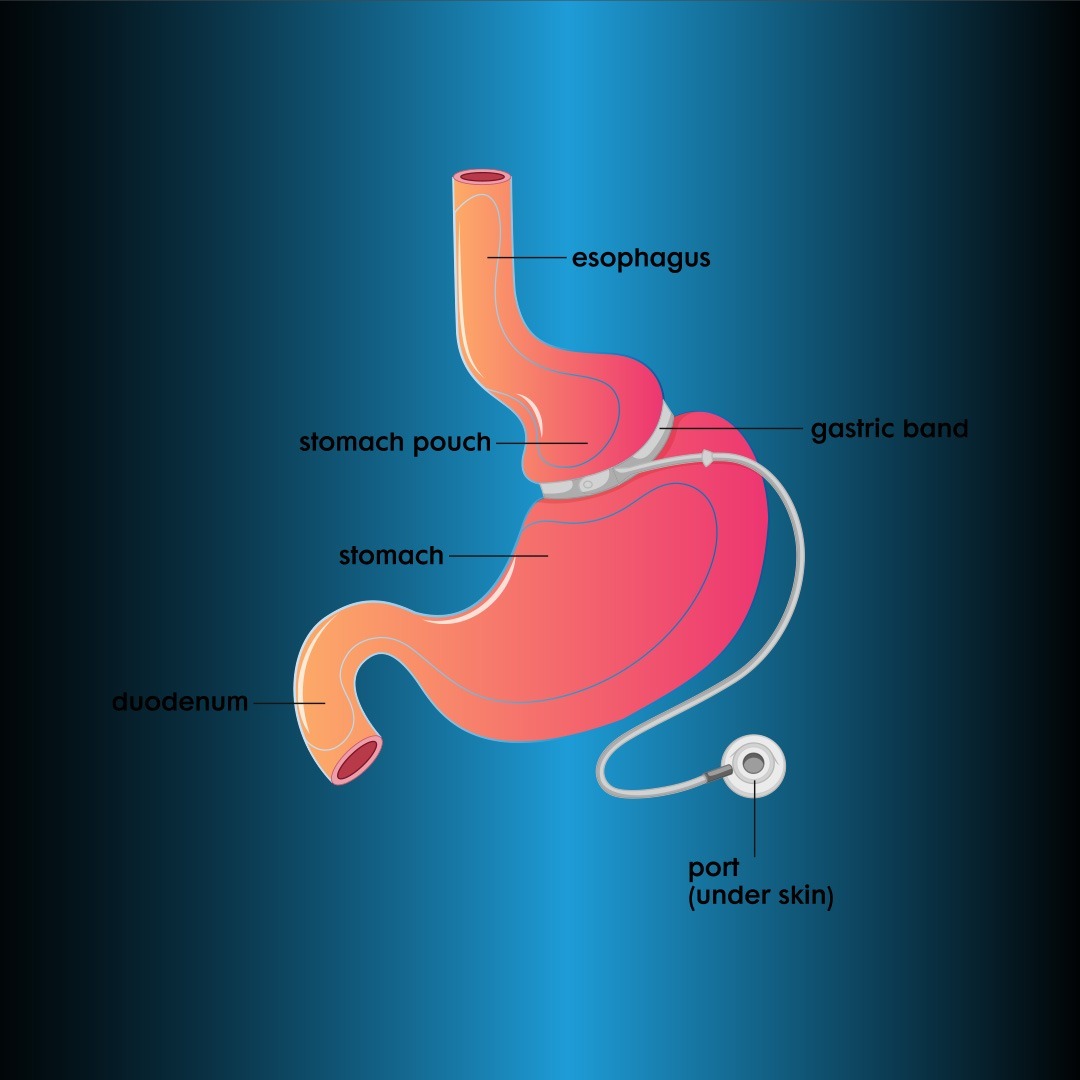
Deoarece metoda LAGB necesită o urmărire frecventă, ar trebui aplicată pacienților care locuiesc în zone apropiate cu acces ușor la spital. Pacienților li se recomandă multivitamine numai după operație. Ajustarea benzii este la fel de importantă ca și intervenția chirurgicală. În această metodă, o pierdere de 0,5 kg pe săptămână este ideală. Pacienții pierd 58-60% din excesul de greutate în 7-8 ani după operație. Complicațiile și ratele mortalității sunt mai mici în comparație cu tehnicile de malabsorbție. Pot apărea prolaps (3%), alunecare (<3%), eroziune a benzii (1-2%) și complicații porturi și tubulare (5%). Deși rata mare de reoperare este cel mai important dezavantaj, această tehnică este încă populară în SUA.
Deviație biliopankreatik și comutare duodenală (BPD-DS)
Procedura de derivație biliopancreatică și comutare duodenală (BPD-DS) este adesea denumită chirurgie de comutare duodenală (DS). Această tehnică este o modificare a derivației biliopancreatice originale descrisă de Scapinaro (28) în 1979. Cele trei componente principale ale acestei tehnici sunt formarea manșonului gastric cu conservarea pilorului, anastomoza ileoileală distală și anastomoza duodenoileală proximală. Ca și în RYGB, în această metodă se formează trei picioare intestinale. Alimentele trec printr-un picior (piciorul lui Roux), fluidele digestive (bila) printr-un picior (piciorul biliopancreatic), iar alimentele și fluidele digestive prin piciorul comun.
În operația BPD-DS, mica curbură a stomacului este îndepărtată și pilorul este păstrat, în timp ce în operația inițială a lui Scapinaro. De asemenea, pilorul este îndepărtat cu rezecție gastrică distală. În ambele tehnici, punga gastrică este de 250 ml și malabsorbția este creată de reconstrucția Roux-en-Y a intestinelor distale.
Piciorul principal este pregătit la 50-100 cm, piciorul alimentar 250 cm, iar piciorul biliopancreatic se unește la 100 cm proximal de valva ileocecală. Deoarece pilorul este protejat în tehnica BPD-DS, complicațiile precum cercul, dumpingul și ulcerul marginal sunt mai puțin frecvente. În același timp, această metodă poate fi efectuată în etape pentru a reduce complicațiile. Dacă nu se poate obține o scădere în greutate suficientă cu LSG, BPD se efectuează după 6-12 luni. Controlul glicemiei prin intervenția chirurgicală BPD-DS este mai bun decât tratamentul medical la pacienții cu obezitate severă cu diabet zaharat de tip 2.
Efectul BPD-DS
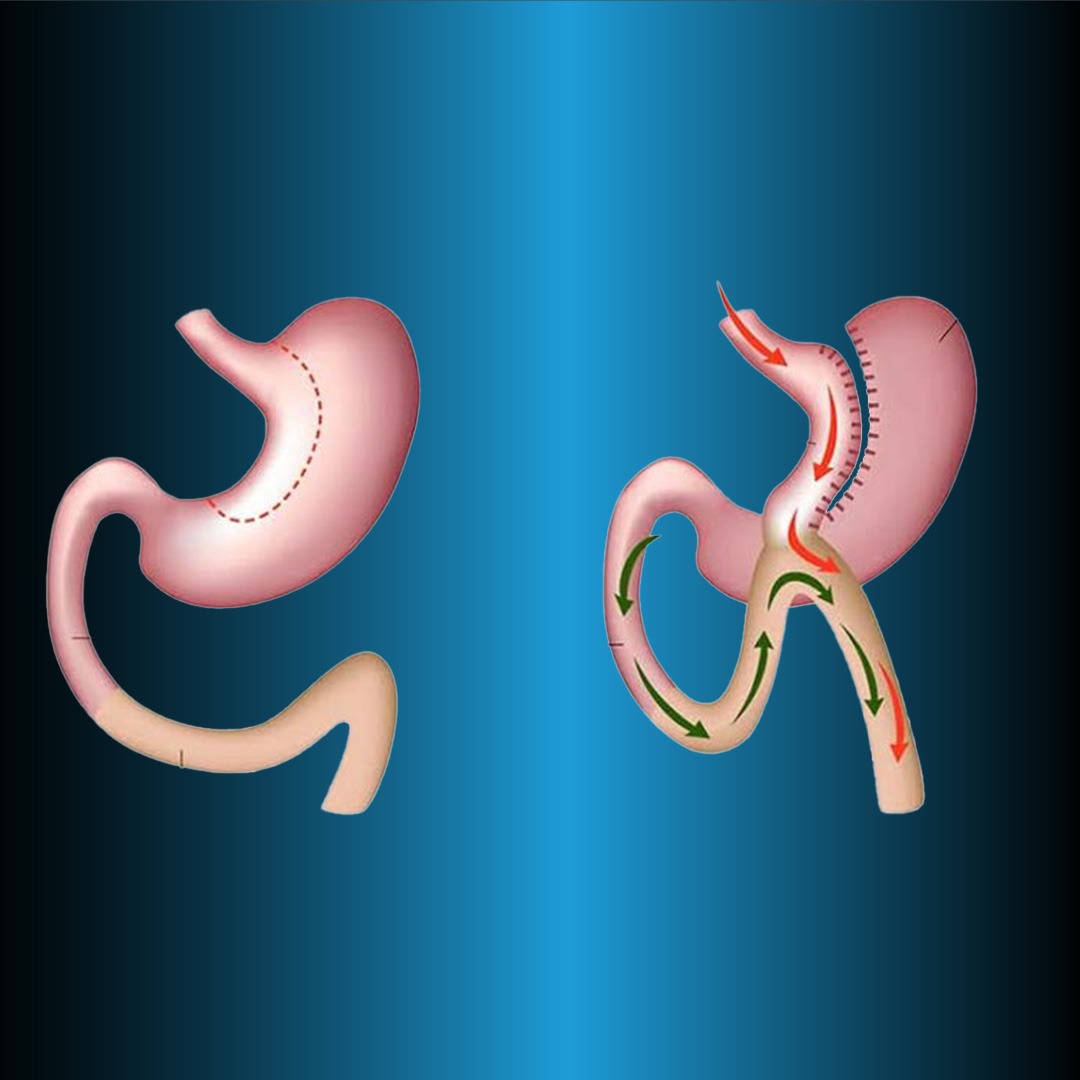
Deși tehnica este bine descrisă și se obține o pierdere eficientă în greutate, procedura BPD-DS nu este efectuată în mod obișnuit. În timp ce SG asigură pierderea timpurie în greutate, absorbția afectată a grăsimilor este responsabilă pentru pierderea în greutate pe termen lung. În același timp, scăderea grelinei și creșterea peptidei-YY cresc, de asemenea, pierderea în greutate în BPD-DS. Prin urmare, modificările hormonale, precum și modificările mecanice, pot fi responsabile pentru pierderea în greutate în această tehnică.
Mortalitatea operatorie este de aproximativ 1%. Complicațiile postoperatorii sunt similare cu RYGB. Pacienții necesită doze mari de suplimente de vitamine și minerale postoperator. Îmbunătățirea comorbidităților după BPD-DS este excelentă. 92% a diabeticilor și 90% a pacienților cu apnee în somn se recuperează complet, în timp ce 80% a astmaticilor își reduc doza de medicamente.
Când BPD-DS a fost comparat cu RYGB la pacienții superobi, ratele de îmbunătățire au fost în favoarea BPD-DS în diabetul de tip II (100% și 60%), hipertensiunea arterială (68.0% și 38.6%) și dislipidemie (72.0% și 26)31. , în timp ce îmbunătățirea GERD a fost mai mare în RYGB (76,9% și 48,57%). Suplimentarea cu vitamine pentru a preveni malnutriția postoperatorie necesită o urmărire atentă.
Aceasta metoda poate fi recomandata superobezilor, celor care nu pot face miscare si dieta dupa metode restrictive si celor care au nevoie de o interventie chirurgicala de revizie dupa metode anterioare esuate. Această metodă nu ar trebui aplicată celor care nu pot fi monitorizați îndeaproape, ale căror venituri nu sunt potrivite pentru susținerea vitaminei și celor cu deficiență anterioară de calciu, fier, vitamine și minerale. În plus, gastroplastia cu bandă verticală (VBG), mini bypass gastric laparoscopic (LMGB) și plicația laparoscopică cu curbură mare (LBKP) sunt metode mai puțin frecvente în chirurgia obezității morbide.
CONCLUZIE
Chirurgia bariatrică este considerată a fi cea mai eficientă metodă de scădere în greutate pe termen lung la pacienții cu obezitate morbidă. Chirurgia bariatrică oferă o îmbunătățire a tulburărilor metabolice, cum ar fi diabetul de tip 2, dislipidemia și hipertensiunea arterială. Aceste efecte favorabile apar ca urmare a modificărilor endocrine, precum și a pierderii în greutate. Ca urmare, rata mortalității scade la pacienți. Toate aceste efecte favorabile pot fi sporite și mai mult printr-o selecție atentă a pacientului. În prezent, patru proceduri bariatrice principale (LRYGB, LSG, LAGB și BPD-DS) sunt efectuate în siguranță și eficient într-o manieră rentabilă și minim invazivă. Pentru mai multe informații despre chirurgia bariatrică în Turcia, puteți contactați Zaren Health.