Гојазност је најугроженији проблем у нашој ери. И, многи људи пате од тога. Ипак, постоји много врста лечења ове болести. Медицински третман за губитак тежине је генерално недовољан. Хирургија је постала главни ослонац у лечењу морбидне гојазности. У ту сврху у последњих 60 година коришћене су неке хируршке технике. Роук-ен-И гастрични бајпас, гастректомија рукава, подесиви гастрични појас и билиопанкреасна диверзија су најчешће извођене тренутне хируршке процедуре.
Све ове процедуре се могу извести лапароскопски. Смањен унос хране и рано засићење услед смањења запремине стомака операцијом и поремећене апсорпције услед бајпаса доводе до значајног губитка тежине. У овом чланку истражујемо ове третмане. Пре свега, дајемо информације о гојазности. Након тога, испитујемо које су хируршке технике за гојазност доступне и које су то.
Шта је гојазност?
Смртност од гојазности је последњих година постала епидемијски проблем. Такође је на другом месту по болестима које се могу спречити узроковане смртношћу после пушења. У табели 1 можете видети промене људи који имају гојазност у последњој деценији.
Сто 1: Промена гојазности недавна деценија
| Година | Стопа гојазности (1ТП3Т) |
| 2010 | %12.0 |
| 2011 | %12.2 |
| 2012 | %12.4 |
| 2013 | %12.6 |
| 2014 | %12.8 |
| 2015 | %13.1 |
| 2016 | %13.3 |
| 2017 | %13.5 |
| 2018 | %13.7 |
| 2019 | %13.9 |
| 2020 | %14.1 |
| 2021 | %14.3 |
Када погледамо табелу 1, лако можемо уочити повећање гојазности. Од лоших навика у исхрани до седећег начина живота, многи разлози играју улогу у гојазности. Дакле, како израчунати гојазност?
Израчунавање гојазности
Како израчунати гојазност? Одговор на ово питање је прилично лак. Испод можете видети израчунавање гојазности. Ову формулу можете лако применити сами.,
Сто 2 Израчунавање гојазности
| БМИ (кг/м²) | Класификација гојазности |
| < 18.5 | Ствар |
| 18.5-24.9 | Нормално |
| 25.0-29.9 | Велика тежина |
| 30.0-34.9 | 1. степен гојазности |
| 35.0-39.9 | 2. степен Гојазност |
| ≥ 40,0 | 3. степен Гојазност |
На пример, ако неко има тежину од 85 кг и дужину од 1,75 м, прорачун гојазности је испод;
БМИ = тежина (кг) / висина на квадрат (м²) БМИ = 85 / (1,75 к 1,75) = 27,8
Према овој рачуници, он/она је у категорији велике тежине.
Метаболички ефекат гојазности
Због повећања БМИ, честе су неке болести дефинисане као „метаболички синдроми“. У овом случају, кардиоваскуларни ризик се повећава три пута. Како у зависности од метаболичког ефекта гојазности, јављају се многе болести. На пример, ове болести су испод, респективно;
- Остеоартритис
- Дијабетес типа 1
- Гастроезофагеална рефлуксна болест (ГОРД)
- Синдром конгениталне централне хиповентилације (ЦЦХС)
- Хипертензија
- Колелитиазис
- Неке врсте рака
- Главобоља типа мигрене
- Повећан ризик од смртности
Also, %90 of patients can have Non-alcoholic fatty liver disease (NAFLD) and steatohepatitis is in %25 of them. With weight loss, many patients recover. In addition, the life expectancy of men patients aged 21, having morbid obesity, is lower than 12 years normal person. In women, this time is nine years.
Опције хируршког лечења морбидне гојазности
Гојазност није само физичка болест, већ се јављају и многе психичке болести. Због тога је борба против гојазности важна. Иако се губитак тежине постиже нехируршким методама, 661ТП3Т пацијената поново постаје гојазно у кратком периоду од 24 месеца. Усклађеност пацијента са исхраном током лечења може да формира мишљење о усаглашености пацијента након хируршког лечења. Хируршка опција је дошла у први план у лечењу морбидне гојазности јер узрокује рану смрт због коморбидитета и постала је епидемија.
Хируршко лечење морбидне гојазности назива се баријатријска хирургија. Баријатријска хирургија обезбеђује дуготрајан трајни губитак тежине, спречава многе коморбидитете и повећава преживљавање смањењем метаболичких ефеката гојазности. Одржив губитак тежине постиже се само баријатријском хирургијом. Баријатријска хирургија обезбеђује смањење вишка тежине за више од 501ТП3Т.
Хируршко лечење је део баријатријског програма са дуготрајним праћењем и евалуацијама. У лечењу морбидне гојазности, хирургија је стуб мултидисциплинарног приступа. Резултати хируршког лечења су бољи код пацијената са добром мотивацијом, едукованих пацијената који учествују у мултидисциплинарним евалуацијама и пацијената код којих је лечење неуспешно. Злоупотреба супстанци је дефинитивна контраиндикација за операцију. Захтеви за баријатријску хирургију постављени су у консензусним одлукама америчког Националног института за здравље (НИХ) 1991. године.
Најчешћи баријатријски хируршки захвати
рестриктивно (рестриктивно)
- Лапароскопски подесиви желудачни трак (ЛАГБ)
- Гастректомија рукава (СГ)
- Вертикална тракаста гастропластика (ВБГ)
Дисруптор апсорпције
- Билиопанкреасна диверзија (БПД)
- Јејуноилеални бајпас (ЈИБ)
Комбиновано рестриктивно и малапсорптивно
- Роук-ен-И гастрични бајпас (РИГБ)
- Дуоденални прекидач (ДС) са БПД
Механизми деловања баријатријских хируршких захвата су резултат сложених интеракција малапсорпције и ресекције желуца, као и хормонских и неуронских сигнала који утичу на глад и ситост. У мета-анализи, Буцхвалд ет ал. пријавили су стопе побољшања дијабетеса са баријатријском хирургијом као 56,71ТП3Т, 79,71ТП3Т, 80,31ТП3Т и 95,11ТП3Т за подесиви желудачни трак (АГБ), Роук-ен-И гастрични бајпас (РИГБ) и билио-панкреасну диверзију-дуоденални прекидач -ДС), респективно. Потпуна ремисија дијабетеса примећена је код 781ТП3Т пацијената. Липидни профил се побољшава код 701ТП3Т пацијената након баријатријске операције. Укупни холестерол, ЛДЛ и триглицериди су се смањили док није пријављена значајна промена у ХДЛ. Стопе морталитета у процедурама баријатријске хирургије су једнаке онима код мањих интраабдоминалних операција као што је лапароскопска холецистектомија (0,3-0,61ТП3Т).
Баријатријска хирургија датира још од 1950-их година када су се радиле операције смањења апсорпције за лечење тешких синдрома хиперлипидемије. Све баријатријске хируршке процедуре се углавном изводе лапароскопски. Најчешће извођене баријатријске хируршке процедуре су РИГБ, СГ и АГБ.
Лапароскопски Роук-ен-И гастрични бајпас (ЛРИГБ)
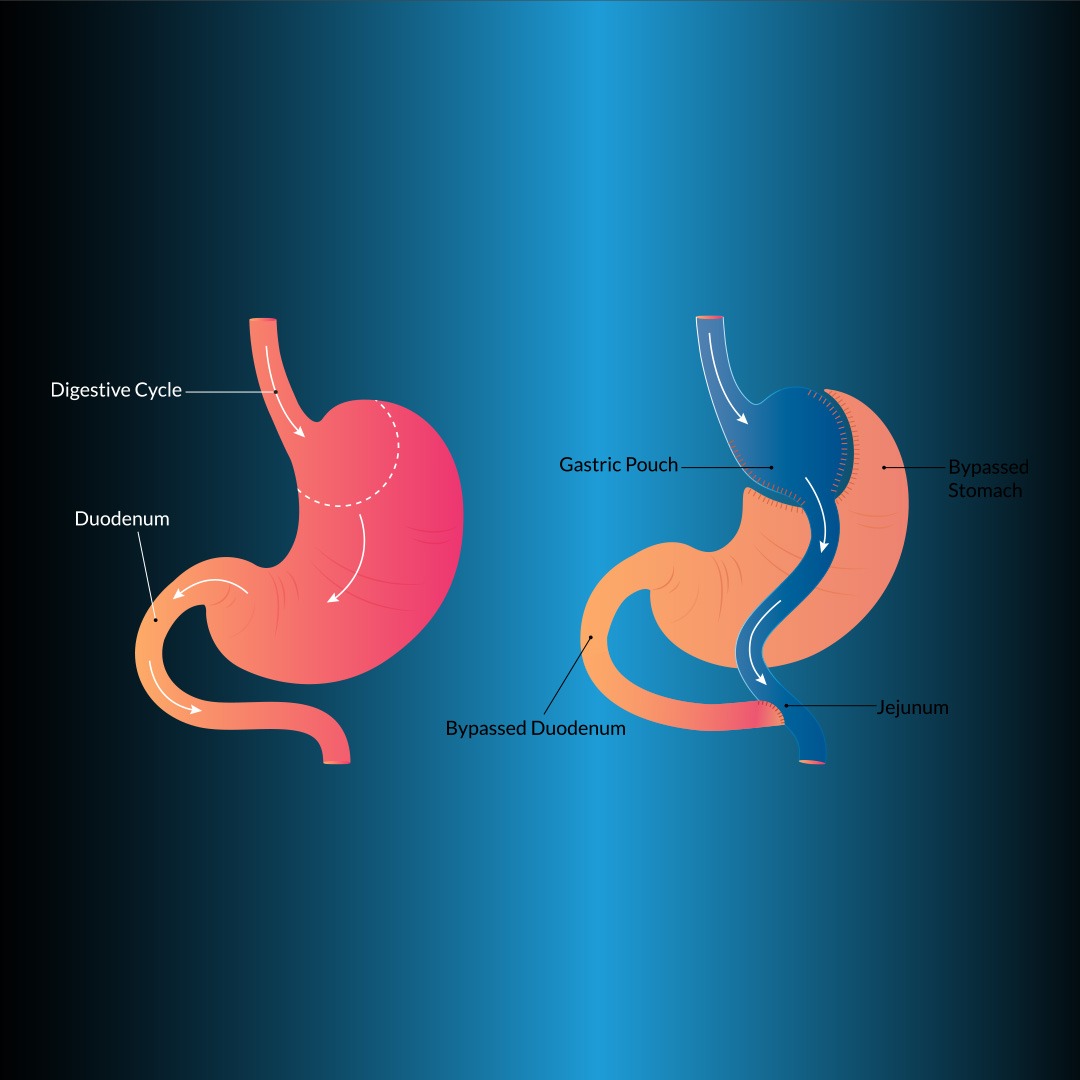
То је најчешће примењена (рестриктивна) метода која ограничава запремину. ЛРИГБ се сматра златним стандардом у хируршком лечењу морбидне гојазности јер обезбеђује дуготрајан трајни губитак тежине и има прихватљив морбидитет и морталитет. Методу гастричне бајпаса у баријатријској хирургији први је увео Едвард Е. Мејсон. У овој методи, 901ТП3Т запремине желуца се смањује и малапсорпција се постиже заобилажењем дуоденума.
Главна процедура у овој техници је стварање желудачне кесе мале запремине (<20 мЛ) потпуно одвојене од желуца проксимално (Слика 1). За гастројејуностомију, Роукова нога се може повући напред испред дебелог црева и желуца, антериорно од дебелог црева и постериорно од желуца, или постериорно од дебелог црева и желуца. За гастројејуностомију се могу користити технике трансоралног кружног спајалица, линеарне хефталице, ручног шивања или трансгастричне кружне хефталице. Дужина билиопанкреасне ноге је 50 цм дистално од Трејцовог лигамента, а дужина Роукове ноге је 100-150 цм.
Како то извести?
Желудац се исече линеарном хефтачем (60 мм дужине и 3,8 мм дебљине) 3-5 цм дистално од езофагогастричног споја окомито на малу кривину, а затим се формира кесица завршавањем процеса сечења према углу осећаја. Постоперативна подршка течности и адекватно излучивање урина су веома важни. Постоперативно праћење у 3. недељи, 3. месецу, 6. месецу и 1. години треба да се фокусира на резултате и недостатак исхране.
Ови пацијенти изгубе 60-801ТП3Т своје вишка тежине у року од 1 године након операције. Сходно томе, коморбидне болести су такође значајно побољшане. Морталитет је <11ТП3Т, а морбидитет је 151ТП3Т. Могу се јавити постоперативне компликације као што су цурење (1-21ТП3Т), стеноза (1-191ТП3Т), опструкција танког црева - унутрашња кила (71ТП3Т) и маргинални чир (3-151ТП3Т). Пошто може довести до дуге сегментне некрозе, потребна је хитна хируршка интервенција када се разматра цревна опструкција. РТГБ је ефикаснији од ЛАГБ-а, посебно у лечењу ДМ типа 2 и симптома гастроезофагеалне рекурентне болести (ГЕРБ).
Рукав Гастректомија (Вертикална гастректомија)
Гастректомија рукава (СГ) је први пут уведена као рестриктивна компонента ДС хирургије. Код пацијената који су супер гојазни и код којих је ДС ризичан, довољан губитак тежине се постиже у раном периоду само са СГ. Ова метода је ушла у практичну примену као метода за смањење ризика код пацијената са високим ризиком који не могу да толеришу дуготрајне процедуре. Лапароскопска слееве гастректомија (ЛСГ) је постала сигурна и ефикасна примарна баријатријска хируршка процедура са великом популарношћу код хирурга и пацијената и све учесталије примене. ЛСГ чини 51ТП3Т свих баријатријских хируршких процедура и број пацијената се брзо повећава.
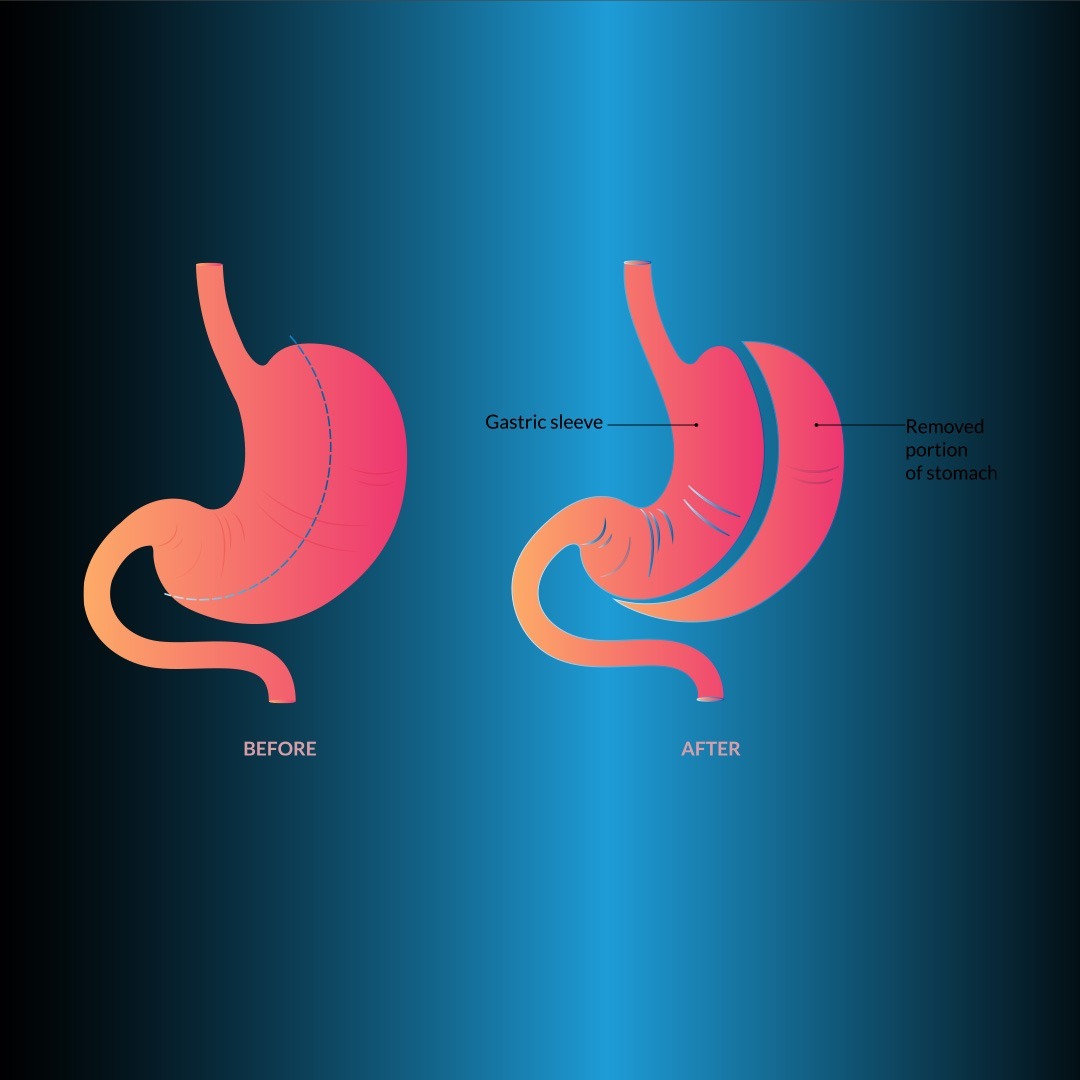
Овом методом се ствара уски цевасти стомак (слика 2). Након што се ослободи већа кривина 2-3 цм проксимално од пилоруса до Хис угла, ради се ресекција желуца. Користе се ткивне спајалице од 4,5 мм (дебљине) у антруму и 3,8 мм (средње) у осталим деловима желуца. Да би се оставила велика кесица фундуса, задњу дисекцију треба урадити веома добро тако да се види сензорни угао.
Ако бочна тракција желуца није добра, може се формирати спирална ресекциона линија. Да би се смањио ризик од цурења, 1 цм желучане серозе треба да се види на левој ивици улошка за хефталицу пре пуштања последње хефталице. Након ресекције, пропуштање и крварење у линији хефталице се проверава ендоскопом.
Како то извести?
Оментум је зашивен на линију шава како би се створила потенцијална баријера у случају могућег цурења. Шивањем оментума или желучане масти врши се фиксирање чауре и спречава се савијање стомака кроз инцисура ангуларис. Сматра се да ЛСГ има ефекат мршављења јер је рестриктиван, смањује грелин и повећава ПИИ и ГЛП-1 хормоне са брзим пролазом хране ка дисталном. ЛСГ се преферира код супер гојазних и пацијената са БМИ <50 кг/м2 који желе ову методу. У системском прегледу 2500 пацијената (средњи БМИ: 51,2 кг/м2) код којих је примењена ова метода, средњи губитак тежине је био 551ТП3Т, стопа компликација 81ТП3Т, а стопа морталитета 0,191ТП3Т.
Док је пријављено да је ремисија дијабетеса 66,21ТП3Т у ЛСГ, 151ТП3Т пацијената може захтевати нову баријатријску интервенцију (22,23). ЛСГ је постао често пожељан метод сам или у комбинацији са другим методама у лечењу морбидне гојазности. Најважнија компликација је цурење (21ТП3Т), које се често види у близини Хис угла. Узроци цурења укључују постављање последње хефталице близу једњака, стенозу углова инцисуре и савијање цевастог желуца. ГЕРБ се јавља код 261ТП3Т пацијената након ЛСГ. У случају рефракторног ГЕРБ-а, потребно је извршити ревизиону операцију.
Лапароскопски подесиви желучани трак (ЛАГБ)
ФДА одобрење ЛАГБ-а у САД је доступно од 2001. Ова метода постиже губитак тежине смањењем уноса хране са својим потпуно рестриктивним дејством. Резервоар од 25-30 цм се ствара проксимално омотањем силиконске траке на надувавање око стомака 3 цм испод езофагогастричног споја. На другом крају траке је отвор постављен испод коже (слика 3). Калибар гастричног отвора се може променити пуњењем и пражњењем силиконске траке серумом под флуороскопским надзором. Трака се у почетку поставља потпуно издувана. Пошто су пролапс и ерозија траке ређи, техника парс флаццида је постала стандардизована.
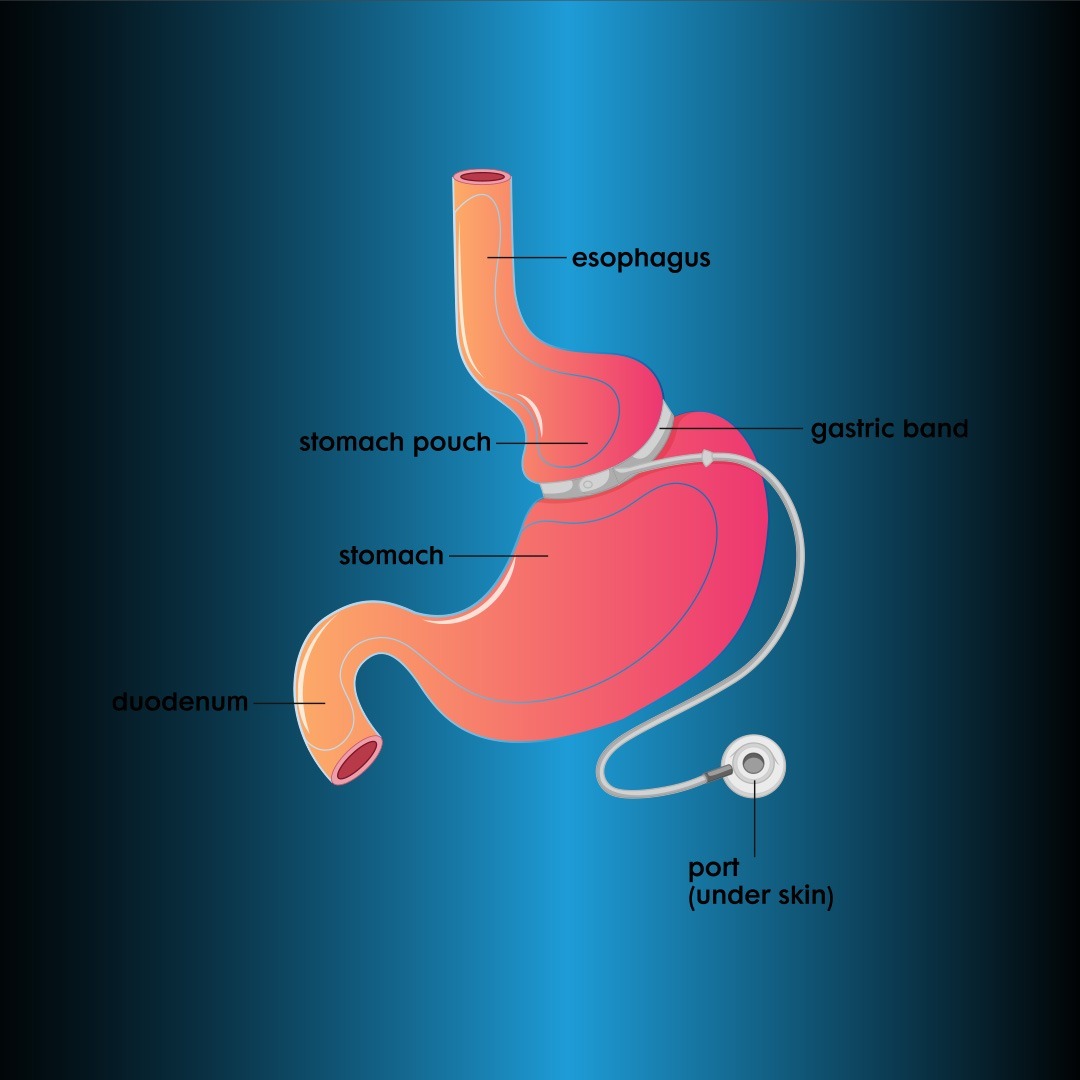
Пошто ЛАГБ метода захтева често праћење, требало би је применити на пацијенте који живе у блиским подручјима са лаким приступом болници. Пацијентима се само препоручују мултивитамини након операције. Подешавање траке је једнако важно као и операција. У овој методи, губитак од 0,5 кг недељно је идеалан. Пацијенти губе 58-601ТП3Т своје вишка тежине за 7-8 година након операције. Компликације и стопе морталитета су мање у поређењу са малапсорптивним техникама. Може доћи до пролапса (31ТП3Т), клизања (<31ТП3Т), ерозије траке (1-21ТП3Т) и компликација порта и цеви (51ТП3Т). Иако је висока стопа реоперације најважнији недостатак, ова техника је и даље популарна у САД.
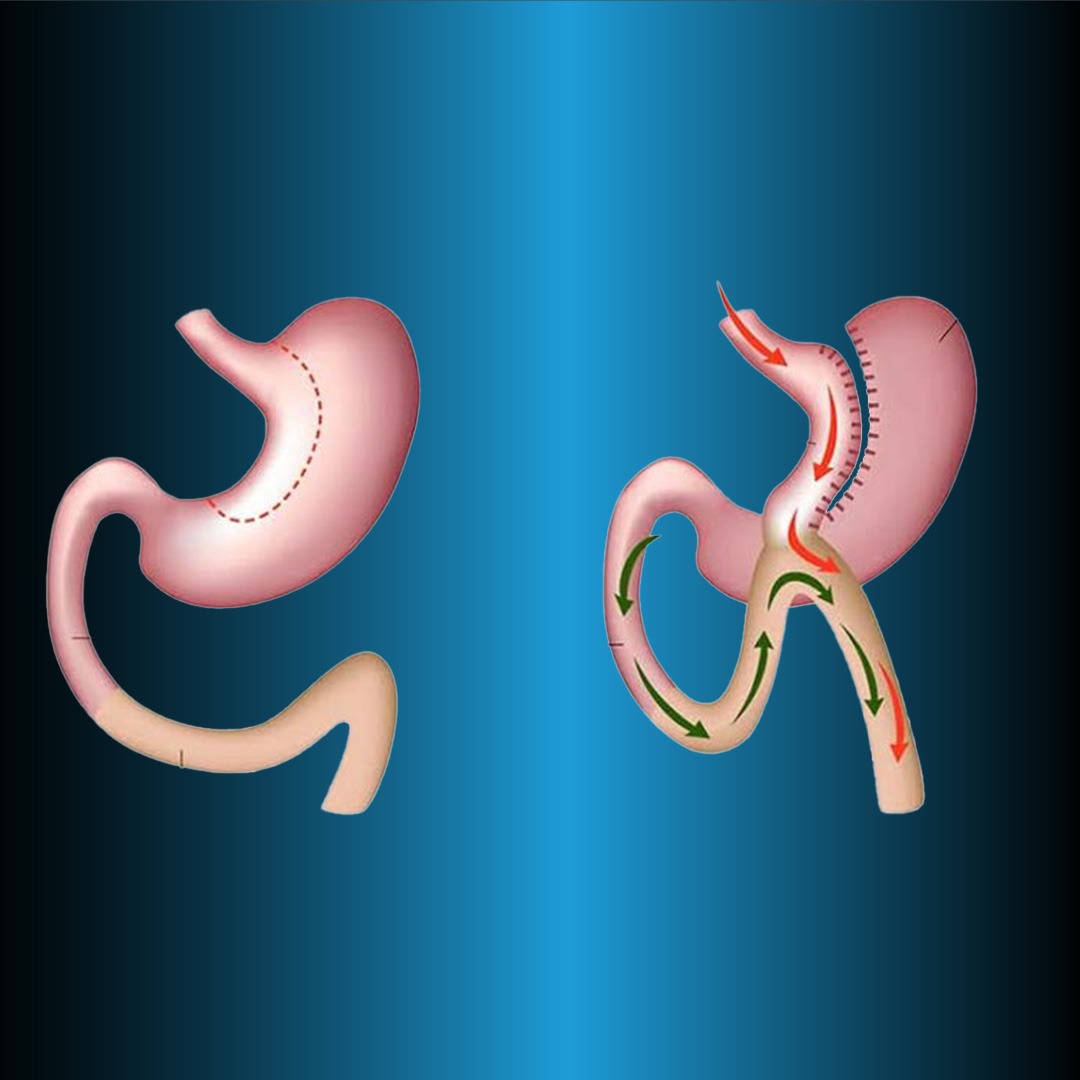
Билиопанкреатик диверзија и дуоденални прекидач (БПД-ДС)
Процедура билиопанкреасне диверзије и дуоденалног прекидача (БПД-ДС) се често назива операција дуоденалног прекидача (ДС). Ова техника је модификација оригиналне билиопанкреасне диверзије коју је описао Сцапинаро (28) 1979. Три главне компоненте ове технике су формирање желудачног рукава са очувањем пилора, дистална илеоилеална анастомоза и проксимална дуоденоилеална анастомоза. Као и код РИГБ-а, овим методом се формирају три цревне ноге. Храна пролази кроз једну ногу (Роукова нога), дигестивне течности (жуч) кроз једну ногу (билиопанкреасна нога), а храна и дигестивне течности кроз заједничку ногу.
У БПД-ДС операцији, мала закривљеност желуца је уклоњена и пилорус је очуван, док је код оригиналне Сцапинаро операције. Такође, пилорус се уклања дисталном ресекцијом желуца. У обе технике, желудачна кеса је 250 мЛ и малапсорпција је створена Роук-ен-И реконструкцијом дисталног црева.
Главна нога је препарирана 50-100 цм, алиментарна 250 цм, а билиопанкреасна нога је спојена 100 цм проксимално од илеоцекалне валвуле. Пошто је пилорус заштићен БПД-ДС техником, компликације као што су круг, думпинг и маргинални улкус су ређе. Истовремено, овај метод се може изводити у фазама како би се смањиле компликације. Ако се ЛСГ не може постићи довољан губитак тежине, БПД се изводи након 6-12 месеци. Контрола глукозе помоћу операције БПД-ДС је боља од медицинског третмана код пацијената са тешком гојазношћу са дијабетесом типа 2.
Ефекат БПД-ДС
Иако је техника добро описана и постигнут је ефикасан губитак тежине, БПД-ДС процедура се обично не изводи. Док СГ обезбеђује рани губитак тежине, поремећена апсорпција масти је одговорна за дуготрајан губитак тежине. Истовремено, смањени грелин и повећани пептид-ИИ такође повећавају губитак тежине код БПД-ДС. Због тога, хормонске промене, као и механичке промене, могу бити одговорне за губитак тежине у овој техници.
Оперативни морталитет је око 11ТП3Т. Постоперативне компликације су сличне РИГБ. Пацијентима су потребне високе дозе витамина и минерала у постоперативном периоду. Побољшање коморбидитета након БПД-ДС је одлично. 921ТП3Т дијабетичара и 901ТП3Т пацијената са апнејом у сну се потпуно опоравља, док 801ТП3Т астматичара смањује дозу лека.
Када је БПД-ДС упоређен са РИГБ код супергојазних пацијената, стопе побољшања су биле у корист БПД-ДС код дијабетеса типа ИИ (1001ТП3Т и 601ТП3Т), хипертензије (68,01ТП3Т и 38,61ТП3Т) и дислипидемије (72,01ТП3Т и 26Т)Т. , док је побољшање ГЕРБ-а било веће код РИГБ (76,91ТП3Т и 48,571ТП3Т). Додатак витамина за спречавање постоперативне потхрањености захтева пажљиво праћење.
Ова метода се може препоручити за супергојазне, оне који не могу да вежбају и дијету након рестриктивних метода, и оне којима је потребна ревизијска операција након претходних неуспешних метода. Ову методу не треба примењивати на оне који се не могу пажљиво пратити, чији приходи нису погодни за витаминску подршку, као и на оне са претходним недостатком калцијума, гвожђа, витамина и минерала. Штавише, вертикална тракаста гастропластика (ВБГ), лапароскопска мини гастрична бајпаса (ЛМГБ) и лапароскопска велика закривљеност (ЛБКП) су мање уобичајене методе у хирургији морбидне гојазности.
ЗАКЉУЧАК
Баријатријска хирургија се сматра најефикаснијом методом за дуготрајан губитак тежине код морбидно гојазних пацијената. Баријатријска хирургија обезбеђује побољшање код метаболичких поремећаја као што су дијабетес типа 2, дислипидемија и хипертензија. Ови повољни ефекти настају као резултат ендокриних промена као и губитка тежине. Као резултат тога, стопа морталитета код пацијената се смањује. Сви ови повољни ефекти могу се додатно побољшати пажљивим одабиром пацијената. Тренутно се четири главне баријатријске процедуре (ЛРИГБ, ЛСГ, ЛАГБ и БПД-ДС) изводе безбедно и ефикасно на економичан и минимално инвазиван начин. За више информација о баријатријској хирургији у Турској, можете контактирајте Зарен Хеалтх.